Ce curriculum est une base solide pour préparer les jeunes médecins à relever les défis nutritionnels complexes des milieux ruraux de Madagascar. Il est crucial d'y ajouter des sessions pratiques, des études de cas basées sur des réalités locales, et des opportunités de stages ou de mentorat sur le terrain.
La lutte contre la malnutrition à Madagascar exige une approche systémique et multisectorielle. En tant que médecins en milieu rural, votre rôle va au-delà de la clinique ; il s'étend à la compréhension des facteurs socio-économiques, environnementaux et culturels qui influencent l'état nutritionnel des populations. Cette formation mettra l'accent sur votre capacité à coordonner et à intégrer les interventions nutritionnelles dans un environnement complexe, en collaboration avec divers acteurs.
Objectif global de la formation : Outiller les jeunes médecins pour qu'ils soient des acteurs clés dans la réduction durable de toutes les formes de malnutrition en milieu rural, en assurant un bon état nutritionnel et un accès à une alimentation sûre et saine pour le développement du capital humain.
Module 1 : Comprendre les définitions et la situation nutritionnelle à Madagascar et en milieu rural
1.1 Définition
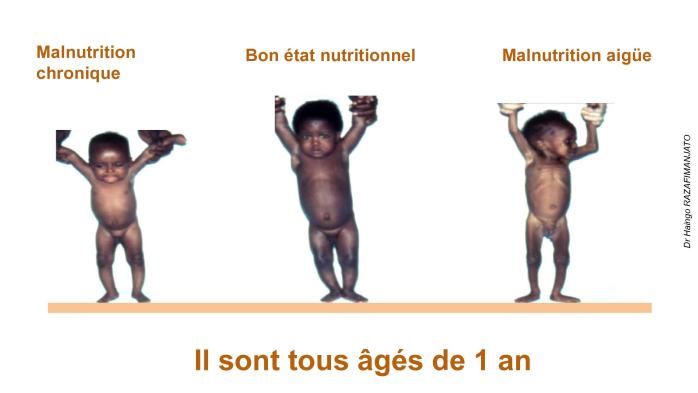
o Malnutrition Chronique : La malnutrition chronique résulte de déficits nutritionnels récurrents survenus pendant les 1 000 premiers jours de la vie.
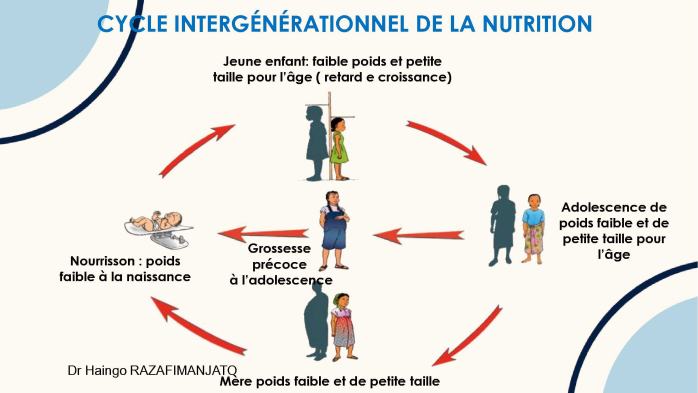
Elle est aggravée par un cycle intergénérationnel où la malnutrition se transmet de génération en génération par la mère. Les femmes de petite taille sont plus susceptibles d'avoir des bébés de faible poids à la naissance, qui à leur tour sont plus susceptibles de présenter un retard de croissance pendant l'enfance et de devenir des adultes de petite taille, perpétuant ainsi le cycle.
o Malnutrition Aiguë (Émaciation) : La malnutrition aiguë est également appelée émaciation.
Elle est considérée comme un problème "moyen" au niveau national par l'OMS et l'UNICEF en 2019, dépassant 5 %. En 2021, elle touchait environ 310 000 enfants de moins de 5 ans.
La malnutrition aiguë sévère (dénutrition) est une préoccupation mondiale et contribue à environ 1 million de décès d'enfants chaque année.
À Madagascar, la malnutrition aiguë sévit particulièrement dans les régions du sud de l'île, avec des disparités importantes entre les régions (par exemple, 15,2 % pour Androy, dépassant le seuil "très élevé" de 15 %). Les garçons sont plus touchés (8,7 %) que les filles (6,6 %).
o Insuffisance Pondérale à la Naissance (IPN) : L'Insuffisance Pondérale à la Naissance (IPN) est définie comme un poids de naissance inférieur à 2 500 grammes (g), quel que soit l'âge gestationnel.
Elle comporte de nombreux risques graves pour la santé et le développement des enfants.
À Madagascar, la proportion de nouveau-nés avec un poids de naissance inférieur à 2 500 grammes est restée stable à environ 13 % au cours des dix dernières années.
Elle est influencée par la santé et l'état nutritionnel de la mère, et les femmes adultes de petite taille sont plus susceptibles d'avoir des bébés de faible poids à la naissance.
· 1.2. Contexte et épidémiologie de la malnutrition
o Panorama national : Deux enfants malagasy sur cinq grandissent dans des conditions défavorables. La malnutrition chronique touche 39,8% des enfants de moins de 5 ans. Madagascar est classé 10ème mondialement et 7ème en Afrique pour la malnutrition chronique en 2021.
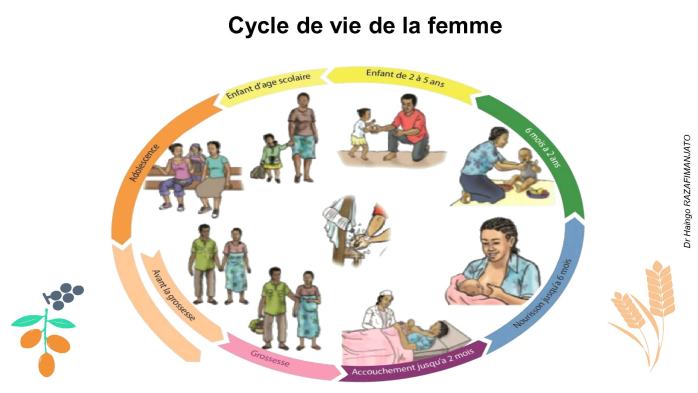
o Importance des 1 000 premiers jours : Une mauvaise alimentation durant cette période peut entraîner des conséquences irréversibles sur la croissance et la santé, y compris la maladie, la mortalité infantile et le handicap.
o Disparités régionales et de genre : La malnutrition chronique est particulièrement élevée dans les Hautes Terres Centrales (ex: Vakinankaratra 51,9%, Itasy 51,6%) et les garçons sont plus touchés que les filles (43,6% vs 36,1%). La malnutrition aiguë sévit dans les régions du sud.
o Autres formes de malnutrition : Insuffisance pondérale à la naissance (environ 13%), carences en micronutriments (vitamine A, fer) chez les enfants et les femmes, et une augmentation du surpoids/obésité.
o Conséquences : Impact sur la santé (mortalité infantile 44% liée à la sous-nutrition en 2013), le développement cognitif et physique, la performance scolaire (taux de redoublement plus élevé) et la productivité économique.
1.3. Causes immédiates, sous-jacentes et fondamentales de la malnutrition
o Causes immédiates : Mauvaise alimentation du nourrisson et du jeune enfant, maladies répétées (paludisme, diarrhée).
o Causes sous-jacentes : Insécurité alimentaire chronique, accès limité à l'eau, l'assainissement et l'hygiène, accès insuffisant aux soins et services sociaux.
o Causes fondamentales : Facteurs socioculturels, cycle intergénérationnel de la malnutrition (mère de petite taille > bébé de faible poids > retard de croissance > adulte de petite taille).
o Contexte rural spécifique : La population est majoritairement rurale (81%), avec une forte dépendance à l'agriculture traditionnelle, vulnérable aux chocs climatiques. Les femmes rurales sont désavantagées en termes d'accès aux ressources agricoles.
Module 2 : Le système de santé pour la nutrition – interventions clés
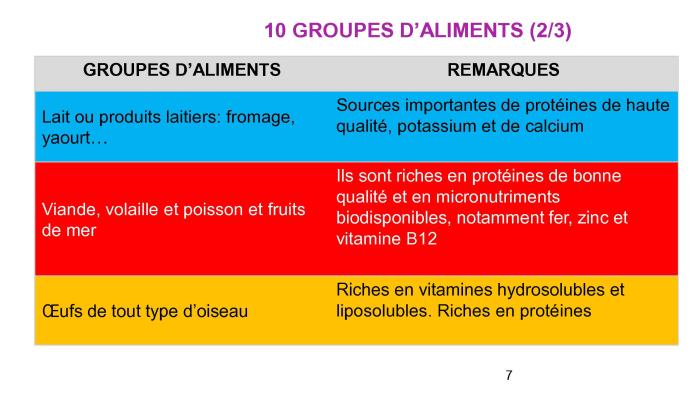
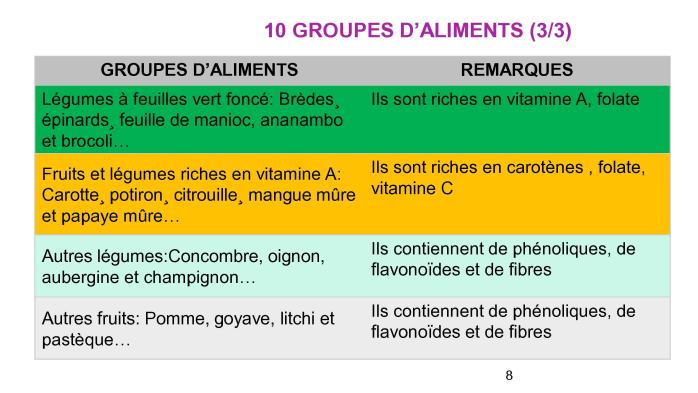
2.1. Amélioration de l'apport alimentaire et nutritionnel
o Population générale : Promotion des aliments fortifiés (sel iodé), campagnes de sensibilisation aux bonnes pratiques alimentaires et d'hygiène
o Femmes enceintes :
· Consultations prénatales (CPN) : Promouvoir au moins quatre visites prénatales. Pesée systématique des femmes enceintes.
· Supplémentation : Fer-acide folique ou multi-micronutriments.
· Prévention des maladies : Déparasitage (>4 mois de grossesse), prévention du paludisme (TPI, MID).
· Conseils nutritionnels : Éducation sur une alimentation saine et équilibrée, soutien en protéines énergétiques dans les zones en insécurité alimentaire.
· Communication : Campagnes pour le changement de comportement (CCSC) pour contrer les mythes et croyances.
o Enfants de moins de 5 ans :
· Allaitement maternel : Promotion et soutien de l'allaitement précoce (dès la naissance), exclusif (0-6 mois) et continu (jusqu'à 2 ans). Création d'un environnement propice à l'allaitement en établissement de santé.
· Alimentation complémentaire : Promotion des pratiques optimales et adaptées à l'âge (dès 6 mois).
· Supplémentation : Vitamine A (6-59 mois), multi-micronutriments en poudre (MNP) pour la fortification à domicile (6-23 mois), compléments nutritionnels dans les zones vulnérables.
· Déparasitage : Enfants de 12-59 mois.
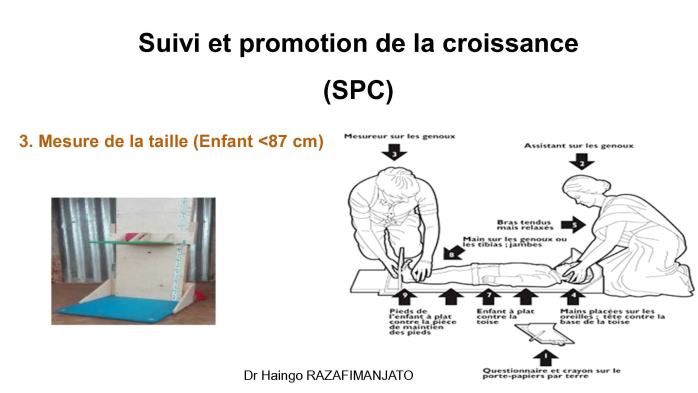
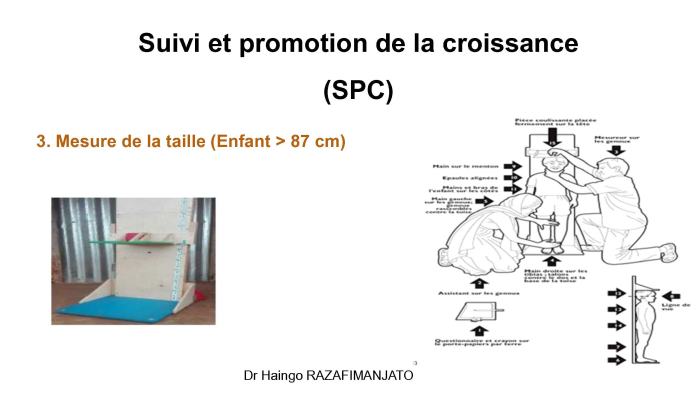
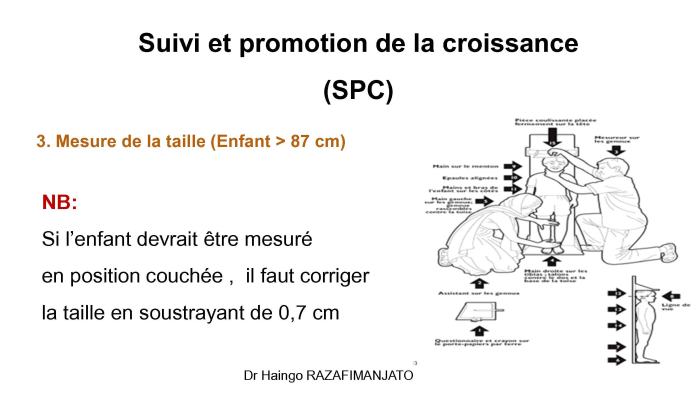
· Surveillance de la croissance : Suivi systématique et promotion de la croissance au CSB et sites communautaires.
· Soins spéciaux : Soins "mère kangourou" pour les bébés de faible poids à la naissance, clampage optimal du cordon ombilical.
· Développement de la petite enfance (DPE) : Stimulation précoce des enfants de 6 à 30 mois, en lien avec le développement cognitif.
o Adolescentes non-scolarisées : Supplémentation intermittente en fer-acide folique (FAF), déparasitage, sensibilisation à l'alimentation saine.
2.2. Prévention et prise en charge des maladies liées à la nutrition
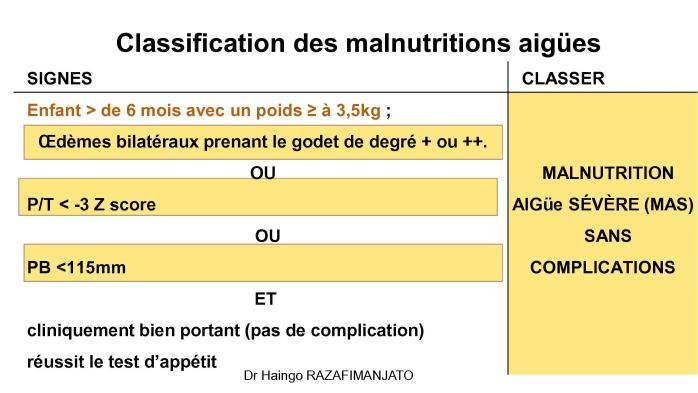
o Malnutrition aiguë : Dépistage au niveau communautaire (6-59 mois). Maintien et extension de la prise en charge (CRENAS pour MAS, CRENI pour MAS avec complications, CRENAM pour MAM) dans les régions vulnérables.
o Maladies diarrhéiques : Prise en charge avec SRO et Zinc chez les enfants de 0-59 mois.
o Vaccination : Renforcer la vaccination des enfants (ex: rougeole a un impact néfaste sur l'état nutritionnel).
o Gestion intégrée des maladies de l'enfant (PCIMEc) : Assurer sa mise en œuvre au niveau communautaire.
o Autres affections : Prise en charge nutritionnelle des patients tuberculeux/lépreux et des personnes vivant avec le VIH. Intégrer la prévention des maladies non transmissibles (MNT) liées à la nutrition.
2.3. Santé Reproductive et Planification Familiale
o Prévention des grossesses précoces : Renforcer la planification familiale et la santé reproductive au niveau communautaire, faciliter l'accès aux méthodes pour les jeunes et adolescentes. Madagascar a un taux élevé de mariages précoces (40% des filles avant 18 ans) et de fécondité adolescente (31% des 15-19 ans ont commencé leur vie procréative).
Module 3 : Approches pour la nutrition en milieu rural
Rôle du système éducation pour la nutrition
o Programmes scolaires : Renforcer le paquet de nutrition en milieu scolaire incluant cantines, déparasitage, supplémentation (fer-acide folique pour enfants d'âge scolaire et adolescentes).
o Éducation nutritionnelle : Intégrer les thèmes relatifs à la nutrition et l'hygiène dans les classes et par des jardins potagers scolaires.
o Suivi de santé : Effectuer des visites médicales à l'entrée du cycle d'enseignement de base (carnet de santé).
Prise en charge des malnutritions :
o Malnutrition Chronique
La lutte contre la malnutrition chronique est abordée par une approche systémique multisectorielle, renforçant cinq systèmes clés : alimentaire, santé, eau, assainissement et hygiène (EAH), éducation et protection sociale.
Des interventions ciblées sont jugées importantes pour rompre le cycle intergénérationnel de la malnutrition chronique et assurer l'avenir des générations futures. Celles-ci incluent notamment :
· Améliorer l'apport alimentaire et nutritionnel des femmes enceintes : incluant la supplémentation en fer-acide folique ou multi micronutriments, le déparasitage, la prévention du paludisme, le pesage régulier et l'éducation nutritionnelle.
· Améliorer l'apport alimentaire et nutritionnel des enfants de moins de 5 ans : y compris la supplémentation en Vitamine A, le déparasitage des enfants, la promotion et le soutien de l'allaitement maternel exclusif et continu, ainsi que les pratiques d'alimentation complémentaire adaptées à l'âge.
o Malnutrition Aigue
Les interventions pour la prise en charge de la malnutrition aiguë incluent:
· Dépistage : Dépister la malnutrition aiguë chez les enfants de 6-59 mois au niveau communautaire.
· Traitement :
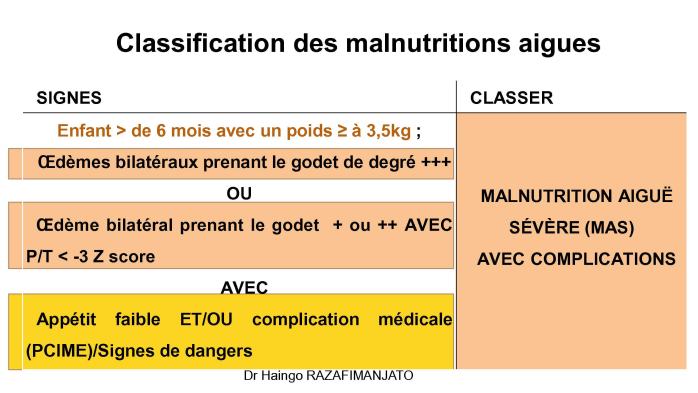
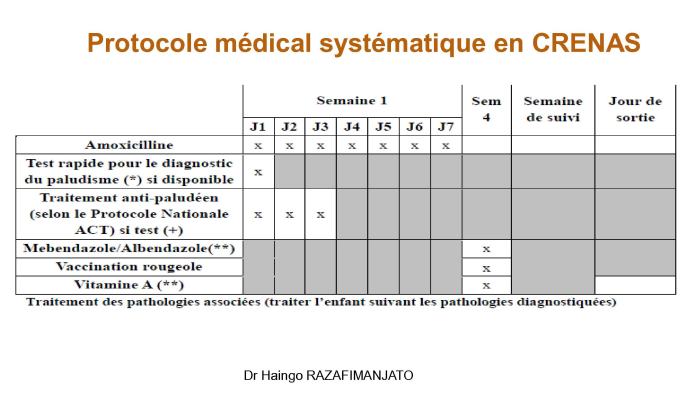
· Malnutrition aiguë sévère (MAS) : Maintenir et étendre la prise en charge dans les Centres de Récupération et d'Éducation Nutritionnelle Ambulatoire pour la Malnutrition Aiguë Sévère (CRENAS) pour les cas sans complication, et dans les Centres de Récupération et d'Éducation Nutritionnelle Intensive (CRENI) pour les cas avec complications médicales
· ou œdème nutritionnel nécessitant une hospitalisation. Le protocole national de prise en charge de la malnutrition aiguë de Madagascar a été mis à jour en 2018 sur la base des lignes directrices de l'OMS.
· Malnutrition aiguë modérée (MAM) : Maintenir et étendre les Centres de Récupération et d'Éducation Nutritionnelle Ambulatoire pour la Malnutrition Aiguë Modérée (CRENAM), qui protègent les enfants d'une malnutrition plus grave.
· Prise en charge des femmes enceintes et allaitantes : Il est également prévu de prendre en charge les femmes enceintes et allaitantes souffrant de malnutrition aiguë sévère.
· En contexte de crise : Renforcer le dépistage actif, y compris par des équipes mobiles dans les zones touchées, et assurer des services de qualité pour la prise en charge de la MAS et la MAM. Des évaluations de la situation nutritionnelle (enquêtes SMART) sont menées pour orienter les interventions d'urgence.
o Insuffisance pondérale
Les interventions visant à réduire l'IPN se concentrent sur la nutrition et la santé des femmes enceintes et des nouveau-nés :
· Soins maternels kangourou : Promouvoir et permettre aux "mères kangourous" de prendre soin des bébés ayant un faible poids à la naissance, une technique qui peut réduire la morbidité et la mortalité, et accroître l'allaitement maternel chez ces nourrissons. C'est une alternative sûre et efficace aux soins néonatals conventionnels dans les environnements à faibles ressources.
· Interventions prénatales : Peser les femmes enceintes lors des consultations prénatales pour évaluer la sous-alimentation et assurer une prise en charge pertinente. La supplémentation équilibrée en protéines énergétiques est recommandée pour les femmes enceintes sous-alimentées dans les zones en insécurité alimentaire afin de favoriser le gain de poids gestationnel et améliorer la croissance fœtale.
· Clampage optimal du cordon : Assurer le clampage du cordon au moment optimal pour les nouveau-nés (plus d'une minute après la naissance) réduit le risque de carence en fer chez les nourrissons à terme et de complications chez les prématurés.
Module 4 : Gestion des risques et des catastrophes (GRC) pour la nutrition
Contexte et Vulnérabilité : Madagascar est fortement exposé aux phénomènes climatiques extrêmes (cyclones, sécheresses, inondations, invasions acridiennes) qui exacerbent la malnutrition aiguë.
Intégration de la nutrition dans la GRC : La prévention, la mitigation, la préparation, la réponse et le relèvement sont cruciaux pour renforcer la résilience.
Activités clés en période de crise :
o Assurer la prise en charge de qualité de la malnutrition aiguë sévère et modérée (PECMAS, PECMAM). Mettre en place des équipes mobiles de nutrition pour le dépistage actif et la prise en charge.
o Soutien spécifique : Soutenir l'alimentation du nourrisson et du jeune enfant (ANJE) en situation d'urgence, en protégeant l'allaitement et en appliquant le code de commercialisation des substituts du lait maternel.
o Relèvement : Participer à l'élaboration et la mise en œuvre de plans de relèvement pour la sécurité alimentaire et nutritionnelle.
Module 5 : Rôle du médecin en milieu rural et aspects professionnels
5.1. Intégration du genre dans les interventions nutritionnelles
o Reconnaître le rôle prépondérant mais désavantagé des femmes dans la nutrition familiale.
o Promouvoir la participation des femmes aux processus de décision et leur autonomisation.
o Impliquer les hommes dans le soutien à la nutrition familiale et à l'égalité des genres.
o Adopter une approche sensible au genre dans la conception et la mise en œuvre des programmes de santé et de protection sociale.
5.2. Suivi, Évaluation et Collecte de Données
o Utilisation des données : Les données sont essentielles pour l'analyse, l'interprétation et l'évaluation des actions, et pour la prise de décision.
Source :
Plan nationale d’action multisectorielle pour la nutrition 2022 – 2026. Office National de nutrition (ONN)
Dr Haingo RAZAFIMANJATO
-
Cabinet Médical Communautaire
-
Qualité des soins et des services pour les médecins généralistes communautaires (MGC)
-
Formation en nutrition pour jeunes médecins en milieu rural à Madagascar
-
Planification Familiale Intégrée (PFI)
-
Prise en charge de l'accouchement eutocique en zone rurale
-
Les accouchements dystociques
-
Les hémorragies du Post-Partum (HPP)
-
Urgences obstétricales